睡眠障碍
有些睡眠非常困难的人可能患有睡眠–觉醒障碍。睡眠中断或觉醒障碍可能是多种原因引起的。它们可能是另一种心理障碍造成的。尤其失眠是单相抑郁的症状之一,并且与其他心理障碍并发的比率很高,包括双相障碍、精神分裂症、注意缺陷/多动障碍、焦虑障碍及物质使用障碍(Harvey, 2008)。这些心理障碍的症状,如焦虑,可能会让人难以入睡。而失眠反过来又会加重这些障碍的症状,部分原因可能是缺乏睡眠的人情绪反应更强烈,更难以调节自身情绪。由于注意力和执行力下降,他们更加难以行使日常生活功能,导致应激源的进一步累积(Harvey, 2008)。
睡眠障碍(sleep disorders)也常常是由某种疾病的生理效应造成的。许多躯体疾病都会扰乱睡眠,包括退行性神经系统疾病(如帕金森氏病)、脑血管疾病(包括中风)、内分泌问题(如甲状腺功能亢进和减退)、病毒和细菌感染(如病毒性脑炎)、肺部疾病(如慢性支气管炎)以及肌肉骨骼疾病引起的疼痛(如类风湿性关节炎或纤维肌痛症)(Wolfson, 2001)。此外,违禁药物、酒精或处方药等物质都会干扰睡眠;这些情况属于物质/药物所致的睡眠障碍(substance-induced sleep disorder)。
失眠
失眠障碍(insomnia disorder)也许是最为人们所熟悉的睡眠–觉醒障碍:长期难以入睡或易醒,或不能通过睡眠恢复精力和警觉性。失眠者通常自述难以入睡,并在夜间不断醒来。
偶尔失眠的情况极其普遍,多达50%的成年人称他们曾在某个时候有过这样的经历,三分之一的成年人抱怨自己在过去一年中曾经失眠(National Sleep Foundation, 2009)。偶发性失眠的特点是难以入睡或易醒的状况只持续几天,并且是孤立事件(Wolfson, 2001)。这种睡眠困难往往与特定的应激源有关,如面临重要的考试或来到某个陌生的地方,当应激源消失后,睡眠困难也没有了。
为了符合失眠障碍的诊断,必须每周至少3晚出现失眠症状,持续至少3个月,睡眠紊乱必须引起显着痛苦或功能损害(表15.2)。10%~15%的成年人受长期失眠影响,其中女性多于男性,年长的人多于年轻人(Wolfson, 2001; Zhang & Wing, 2006)。
表15.2 失眠障碍的DSM-5诊断标准
A. 主诉对睡眠数量或质量不满意,并伴有下列1项(或更多)症状:
1. 入睡困难。(儿童可能表现为在没有照料者干预下的情况下入睡困难。)
2. 睡眠维持困难,其特征表现为频繁地觉醒或醒后再入睡困难。(儿童可能表现为在没有照料者干预的情况下再入睡困难。)
3. 早醒,且不能再入睡。
B. 睡眠紊乱引起显着临床意义上的痛苦,或导致社交、职业、教育、学业、行为或其他重要功能的损害。
C. 每周至少出现3晚睡眠困难。
D. 至少3个月存在睡眠困难。
E. 尽管有足够的睡眠机会,仍然出现睡眠困难。
F. 失眠不能更好地用另一种睡眠–觉醒障碍来解释,也不仅仅是出现在另一种睡眠–觉醒障碍的病程中(例如,发作性睡病、与呼吸相关的睡眠障碍、昼夜节律睡眠–觉醒障碍、睡眠异态)。
G. 失眠不能归因于某种物质的生理效应(例如,滥用的毒品、药物)。
H. 共存的精神障碍和躯体状况不能充分解释失眠的主诉。
标注是否:
伴非睡眠障碍的精神共病,包括物质使用障碍
伴其他医学共病
伴其他睡眠障碍
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
生物节律尤其是体温节律强烈地影响着我们入睡和醒来的时间(Lack et al., 2008)。如果我们的时间表是夜间睡眠、白天清醒活跃,那么我们的核心体温一般在凌晨4~6点达到最低点;在达到最低点的5~6个小时前(晚上11点到凌晨1点)最容易入睡。人们通常在达到最低核心体温的1~3个小时后醒来。有些人的体温节律受到干扰,影响了他们在夜晚入睡或在清晨保持睡眠的能力(Lack et al., 2008)。
任何重大应激源都能导致失眠发作,包括人际关系困难、失业、亲人死亡和财务问题(Wolfson, 2001)。在恶性循环中,这种偶发性的失眠有可能转变为长期失眠。个体躺在床上无法入睡的时间越长,就会变得越痛苦和烦躁。个体的不眠状态逐渐与环境——床和卧室——形成了条件化的联系,使第二天的睡眠变得越发困难。
认知因素会助长失眠的持续(Harvey, 2005)。第一,失眠者在白天和试图入睡的时候担心他们是否能睡着。他们可能在努力入睡的时候关注着钟表,并随着时间推移而越来越担忧(Tang, Schmidt, & Harvey, 2007)。这种担忧产生了认知和生理唤醒使他们保持觉醒。第二,他们对于可能使他们睡不着的事物过度警觉,如环境噪音和身体疼痛(Semler & Harvey, 2007)。第三,他们低估了自己的睡眠时间,并把白天发生的问题归咎于失眠。这种认知加深了他们对失眠的焦虑。第四,为了帮助自己入睡,他们会做出适得其反的行为。他们可能会饮酒,这会加剧失眠;或避免晚间的社交活动,这反而会留给他们更多独自担忧的时间。
认知行为干预能够非常有效地治疗失眠(例如,Bastien et al., 2004; Harvey, McGlinchey, & Gruber, 2010)。这些干预旨在减少对睡眠的担忧(“我想知道今晚是否又将度过一个糟糕的夜晚!”),关于睡眠的无益信念(“夜里醒来意味着我完全没睡好”),以及对于睡眠缺失所产生的影响的误解(“如果我不能睡够8个小时,我明天就会是一个废物!”)。这些干预的行为成分包括刺激控制法,即对可能干扰睡眠的条件加以控制(Morin et al., 2006)。失眠者将会被告知按照下列要求去做:
1. 有睡意时才上床。
2. 卧室和床只用于睡觉和做爱,不要用来看书、看电视、吃东西或工作。
3. 如果15~20分钟后仍无法入睡,起床去另一个房间,等有睡意后才返回。
4. 每天早上在同一时间起床。
5. 白天不要小睡。
睡眠限制疗法包括在一开始限制失眠者每晚可用来睡眠的时间(Morin et al., 2006)。一旦他们上了床能够入睡,允许其在床上停留的时间便可逐渐延长。另外,人们往往还要进行放松练习,并获得关于膳食、锻炼和物质使用对睡眠的影响方面的信息。
很多药物被用来治疗失眠,包括抗抑郁药、抗组胺剂、色氨酸、δ睡眠诱导肽(DSIP)、褪黑素和苯并二氮卓类药物(Dündar et al., 2004)。虽然对这些药物中的多数研究还不多,但至少有一些研究证明它们全部有效。效果最不明确的是抗组胺剂和色氨酸(Lee, 2004; Nowell et al., 1998)。被证明疗效最可靠的药物是苯并二氮卓和唑吡坦(商品名Ambien)。然而个体可能对这些协助睡眠的药物形成依赖,并在停药时经历戒断反应(Dündar et al., 2004)。极少数唑吡坦使用者出现了睡眠–进食现象,他们夜里起来吃下大量的食物,到了早晨却不记得这么做过(Mahowald & Bornemann, 2006)。个体停药后,失眠往往会复发。相反,行为和认知干预的积极效果倾向于更持久(Nowell et al., 1998)。
嗜睡障碍和发作性睡病
嗜睡障碍(hypersomnolence disorders)的特征是过度嗜睡,可指睡眠的数量过多(也称为hypersomnia),或清醒程度不够(见表15.3)。有嗜睡障碍者总在犯困且睡很长时间。他们可能一口气睡上12个小时,醒来后依然睡意蒙眬。白天的小睡可能会持续1个小时或更长时间,醒来后可能也没有恢复精神。如果处在沉闷的环境中(例如听一堂乏味的讲座),他们肯定会睡着。甚至开着车也能睡着。嗜睡症的诊断要求症状每周至少出现3次,持续至少3个月,并造成严重的精神痛苦或功能损害。嗜睡是一种慢性疾病,最常出现于成年早期(Ali et al., 2009; Anderson et al., 2007; Vernet & Arnulf, 2009; Vernet, Leu-Semenescu, Buzare, & Arnulf, 2010)。据估计,人口中只有1%的人完全符合嗜睡障碍的诊断标准(Ohayon, Dauvilliers, & Reynolds, 2012)。
表15.3 嗜睡障碍的DSM-5诊断标准
A. 尽管主要睡眠周期持续至少7小时,依然自我报告过度困倦(嗜睡),至少有下列1项症状:
1. 在同一天内反复睡眠或陷入睡眠之中。
2. 每天的主要睡眠周期延长至9小时以上,且为非恢复性的(即不能恢复精神)。
3. 突然觉醒后难以完全清醒。
B. 嗜睡每周至少出现3次,持续至少3个月。
C. 嗜睡伴有显着的痛苦,或导致认知、社交、职业或其他重要功能的损害。
D. 嗜睡不能更好地用另一种睡眠障碍来解释,也不仅仅出现在另一种睡眠障碍的病程中(例如,发作性睡病、与呼吸相关的睡眠障碍、昼夜节律睡眠–觉醒障碍或睡眠异态)。
E. 嗜睡不能归因于某种物质的生理效应(例如,滥用的毒品、药物)
F. 共存的精神障碍和躯体状况不能充分解释嗜睡的主诉。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
发作性睡病(narcolepsy)指的是无法抑制的睡意反复来袭,陷入睡眠状态,或一天内多次打盹。睡眠发作时间通常持续10~20分钟,但可高达1小时,且有发作性睡病的人在几分钟之内就能进入快速眼动睡眠。多数有发作性睡病的人会经历猝倒(cataplexy),通常以突然发生的肌张力丧失为特征,持续时间不超过2分钟,由大笑或笑话触发,多发生于已有发作性睡病很长时间的人。猝倒发作时病人可能会突然掉东西、膝盖发软,甚至摔到地上,但是他们并没有睡着,他们的听力和意识可能是正常的。更为少见的是,猝倒发作可能表现为自发地扮鬼脸或下颌张开伴吐舌,或者是肌张力降低。这些症状倾向于出现在儿童身上,之后他们会发展出更为常见的猝倒特征(Plazzi et al., 2011)。当有发作性睡病的人醒来时,可能会体验到短期的无法移动或说话,称为睡瘫症(sleep paralysis)。
发作性睡病有两种形式。绝大多数伴猝倒的有发作性睡病症状的人,其下丘脑都缺少一种能分泌神经递质下丘脑分泌素的细胞,该激素能促进觉醒状态(Mignot et al., 2002)。相反,有发作性睡病症状但不伴有猝倒的人中只有少部分下丘脑分泌素水平低下(Dauvilliers et al., 2003)。DSM-5将发作性睡病定义为一种障碍(见表15.4的诊断标准),包括根据下丘脑分泌素是否缺乏而划分的亚型。
表15.4 发作性睡病的DSM-5诊断标准
A. 在同一天内反复地抑制不住地需要睡眠、陷入睡眠或打盹。在过去3个月内每周必须出现至少3次。
B. 存在下列至少1项:
1. 猝倒发作,定义为(a)或(b),每月至少出现几次:
a. 长期患病的个体中,短暂(数秒到数分钟)发作性双侧肌张力丧失,但维持意识清醒状态,可由大笑或开玩笑诱发。
b. 儿童或个体在起病的6个月内,无意识地扮鬼脸或下颌张开发作,伴吐舌或全面张力减退,且无任何明显的情绪诱因。
2. 下丘脑分泌素缺乏,采用脑脊液(CSF)测量下丘脑分泌素–1的免疫反应值(使用相同的测定法,小于或等于健康受试者三分之一的数值,或者小于或等于110皮克/毫升)。脑脊液的下丘脑分泌素–1测试水平低,不能是在急性脑损伤、炎症反应或感染的背景下观察到的。
3. 夜间多导睡眠图显示快速眼动睡眠潜伏期小于或等于15分钟,或多次睡眠潜伏期测试显示平均睡眠潜伏期小于或等于8分钟,以及2次或更多次睡眠起始期快速眼动睡眠。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
其他一些生物因素被指与嗜睡及不伴猝倒的发作性睡病有关。在患有这些障碍的人身上发现,另一种能促进觉醒状态的神经递质组胺的水平较低(Kanbayashi et al., 2009; Nishino et al., 2009)。此外,嗜睡和发作性睡病有家族遗传性,且某些特定基因被指与发作性睡病有关(Longstreth et al., 2007)。嗜睡通常与其他精神障碍有关,特别是抑郁(Harvey, 2008)。
一致的证据表明,兴奋剂莫达非尼能够有效地治疗发作性睡病或嗜睡症患者的日间困倦(Morgenthaler et al., 2007)。其他兴奋剂,包括苯丙胺类、甲基苯丙胺和哌甲酯,也用于治疗发作性睡病或嗜睡症导致的日间困倦。羟丁酸钠和司来吉兰可缓解发作性睡病的猝倒、幻觉和睡瘫症状。此外,一些医生会开具抗抑郁药,但其治疗发作性睡病或嗜睡的效果还没有得到对照研究的证实(Morgenthaler et al., 2007)。
与呼吸相关的睡眠障碍
如果你呼吸不好就很难睡得好。DSM-5认可三种与呼吸问题相关的睡眠障碍(见表15.5)。有中枢性睡眠呼吸暂停(central sleep apnea)的人会出现短暂的(20秒或更长)呼吸完全中止,但不会频繁醒来,白天一般也不会感觉疲惫。当大脑不给呼吸系统发送呼吸的信号时,就会发生中枢性睡眠呼吸暂停。包括脑血管疾病和头部创伤在内的中枢神经系统障碍、心脏病以及长期使用鸦片都可导致该病症(Ramar & Guilleminault, 2008)。它也会发生在早产儿身上。治疗该病症首先需治疗引起中枢性呼吸暂停的潜在障碍。睡眠相关的通气不足(sleep-related hypoventilation)是DSM-5新增的障碍,其特点是间歇性的呼吸减少,伴随二氧化碳水平升高。它常常与肺部或胸壁疾病有关(Casey, Cantillo, & Brown, 2007)。
表15.5 与呼吸相关的睡眠障碍的DSM-5诊断标准
| 障碍 | DSM-5诊断标准 |
中枢性睡眠呼吸暂停 | A. 由多导睡眠图提供的每小时睡眠有5次或更多的中枢性呼吸暂停的证据。 |
睡眠相关的通气不足 | A. 多导睡眠图证明间歇性的与CO2浓度升高相关联的呼吸减少。(注:在缺乏客观的CO2测量指标的情况下,持续的低水平血红蛋白氧饱和度不伴有呼吸暂停/低通气,可能表示通气不足。) |
阻塞性睡眠呼吸暂停/低通气 | (1)或者(2): |
标注目前的严重程度: |
Copyright © 2013 American Psychiatric Association.
最常见的与呼吸相关的睡眠障碍(breathing-related sleep disorder)是阻塞性睡眠呼吸暂停低通气(obstructive sleep apnea hypopnea syndrome)。如上所述,呼吸暂停是短时间的呼吸完全停止。低通气是指异常的浅呼吸或呼吸率低。要符合诊断标准,个体的多导睡眠图必须显示出频繁的呼吸暂停或低通气(频率见表15.5)。有该障碍的人可能会大声打鼾,然后鼾声停止,呼吸暂停数秒,接着又大口喘气。造成阻塞性睡眠呼吸暂停/低通气的原因是气道狭窄或气道内有障碍物(异常或损伤),导致气流受阻。尽管与肥胖、高血压以及糖尿病有关,扁桃体炎或导致气道发炎的其他疾病也会造成这种现象(Ramar & Guilleminault, 2008)。它在人口中的发生率可高达10%,而且各个年龄段的人都可能出现此症状。
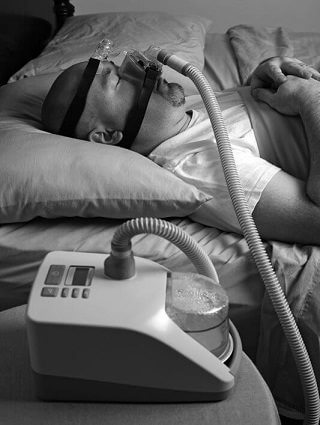
阻塞性睡眠呼吸暂停/低通气综合征可用一种叫作持续正压通气(continuous positive air pressure, CPAP)仪的设备来治疗。CPAP仪软管将一股压缩气流引入鼻罩内,使气道在空气压力下保持敞开,因而使呼吸不受阻碍。CPAP能够有效治疗阻塞性睡眠呼吸暂停和低通气,但有25%~50%的人不接受这种治疗,因为治疗让他们感觉不适或不能很好地缓解其呼吸问题(Veasey et al., 2006)。CPAP有时也被用来治疗中枢性睡眠呼吸暂停。
作用于5–羟色胺系统的药物如5–羟色胺再摄取抑制剂,对阻塞性睡眠呼吸暂停/低通气的疗效并不一致。兴奋剂如莫达非尼可减轻与这一病症有关的日间困倦(Veasey et al., 2006)。对于极端病例,可采用手术移除阻塞气道的组织或扩展上呼吸道区域。只有少量的研究对这些手术的效果进行了评估,对这些评估研究的元分析显示,手术对该障碍没有一致的疗效(Franklin et al., 2009)。
昼夜节律睡眠-觉醒障碍
如前所述,生物节律尤其是核心体温受到干扰,会导致失眠。这些生物节律,也称为昼夜节律(circadian rhythm),它由脑部机制驱动,使人们与一天当中的光暗周期模式保持同步。这些机制位于下丘脑的视交叉上核,可以调节人体多个系统的昼夜节律,包括睡眠和警觉性(Sack et al., 2007)。昼夜节律基本以24小时为周期,但会受到环境中时间信号的影响,尤其是太阳的光和暗信号。一些人的昼夜节律受到干扰后比其他人更难调整。这些个体间的差异似乎存在遗传根源(Sack et al., 2007)。如果节律调整方面的困难一直持续并造成痛苦,则可被诊断为昼夜节律睡眠-觉醒障碍(circadian rhythm sleep-wake disorder; 表15.6)。
表15.6 昼夜节律睡眠-觉醒障碍的DSM-5诊断标准
A. 一种持久或反复发作的睡眠中断模式,主要是由于昼夜节律系统的改变,或者是内源性昼夜节律与个体的物理环境或社交或职业时间表所要求的睡眠–觉醒周期之间的错位。
B. 睡眠中断导致过度的睡意或失眠,或两者兼有。
C. 睡眠紊乱引起有临床意义的痛苦,或导致社交、职业或其他重要功能的损害。
标注是否是:
睡眠时相延迟型:一种睡眠起始和觉醒时间延迟的模式,不能在期望的或常规可接受的较早时间入睡和觉醒。
标注如果是:
家族型:存在睡眠时相延迟的家族史。
标注如果是:
与非24小时睡眠–觉醒重叠型:睡眠时相延迟型可能与另一种昼夜节律睡眠–觉醒障碍——非24小时睡眠–觉醒障碍——重叠。
睡眠时相提前型:一种睡眠起始和觉醒时间提前的模式,且不能保持觉醒或睡眠到期望的或常规可接受的较晚的入睡或觉醒时间。
标注如果是:
家族型:存在睡眠时相提前的家族史。
睡眠–觉醒不规则型:一种暂时混乱的睡眠–觉醒模式,以致睡眠和觉醒的时段可在24小时周期内的任何时间改变。
非24小时睡眠–觉醒型:一种睡眠–觉醒周期与24小时的环境不同步的模式,伴持续的每日睡眠起始和觉醒时间的漂移(通常为越来越晚)。
倒班工作型:与倒班工作时间表(即要求非常规的工作时间)相关的,在主要的睡眠时段失眠和/或在主要觉醒时段过度有睡意(包括无意的睡眠)。
未特定型
标注如果是:
间歇性:症状持续至少1个月,但少于3个月。
持续性:症状持续3个月或更长。
复发性:1年内发作2次或更多。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
DSM-5将昼夜节律睡眠–觉醒障碍分为5种。睡眠时相延迟型(delayed sleep phase type)表现为持续的晚睡晚醒模式,并且即使渴望也无法更早入睡或醒来。青少年一般会发生生物钟的相位后移,使他们想熬夜晚睡(Wolfson, 2001)。只有当症状严重干扰个体的功能且令人苦恼时,才能做出睡眠时相延迟型昼夜节律障碍的诊断。它是临床诊断中最常见的昼夜节律障碍(Dagan & Eisenstein, 1999)。
相反,睡眠时相提前型(advanced sleep phase type)指的是一种持续的模式,睡眠开始和醒来的时间比希望的要提前2个小时或更多。这种模式会导致清晨的失眠症状和白天的过度睡意。有该障碍的个体表现出昼夜节律的生物标记物时间提前的迹象,包括褪黑素和核心体温的改变(Sack et al., 2007)。
睡眠–觉醒不规则型(irregular sleep-wake type)的人没有可辨识的睡眠–觉醒节律。他们的睡眠倾向于碎片化,每24小时至少有三段。他们可能会在夜间失眠,但在白天的某些时段则非常困倦。这种障碍可能与某些神经性障碍有关(Sack et al., 2007)。有非24小时型(non-24-hour type)昼夜节律睡眠–觉醒障碍的人似乎拥有一个自由运行的睡眠–觉醒周期,不受光–暗周期的影响。它开始可能是个渐变的过程,夜间睡得越来越晚,直到个体在白天睡觉晚上清醒。有该障碍的个体主诉白天困倦,并表现出认知和功能缺陷。此障碍最常见于失明的人,但也存在于有视力的个体中(Hayakawa et al., 2005)。
最后,倒班工作型(shift work type)昼夜节律睡眠–觉醒障碍是由于轮流换班或工作时间不规律造成的。在一项研究中,31%的夜间工作者和26%的倒班工作者符合该障碍的诊断标准(Drake et al., 2004)。
行为干预有助于治疗昼夜节律睡眠–觉醒障碍。熬夜要比早入睡容易,因此倒班工人感到顺时针变换班次要比逆时针容易(Sack et al., 2007)。在夜班期间进行有计划的小睡也能够帮助工人减轻困倦及减少相关的意外事故(Sallinen et al., 1998)。让夜班工人接受明亮的灯光照射也可以帮助他们调节昼夜节律(Sack et al., 2007)。同样,让有睡眠时相延迟型障碍的个体在清早接受明亮光线照射也能帮助他们调节昼夜节律。
有证据表明,在白天按照处方规定的时间给予褪黑素,可促进有睡眠时相延迟型和倒班工作型昼夜节律障碍的人的昼夜节律转换(Sack et al., 2007)。然而,褪黑素的给药剂量和给药时间都相当棘手,具有较大的个体差异(Arendt, 2009)。有些兴奋剂,例如莫达非尼,可以提高夜班工作时和跨越时区后个体的警觉性,咖啡因也有同样的效果(Arendt, 2009; Sack et al., 2007)。
唤醒障碍
唤醒障碍(disorder of arousal)涉及反复发作的从睡眠中不完全觉醒,似乎是觉醒与非快速眼动睡眠成分的混合(见表15.7)。它有三种类型:睡惊、睡行和意识不清的唤醒。睡惊障碍(sleep terror disorder)最常出现在儿童中(Neylan, Reynolds, & Kupfer, 2007)。睡眠中的儿童会尖叫、流汗,并心跳加速。不像梦魇发生在快速眼动睡眠期,睡惊则发生在非快速眼动睡眠期。经历睡惊的儿童不容易被叫醒,并且通常在醒来后也不记得发生了什么。成人也会经历睡惊。在挪威进行的一项大型的流行病学研究发现,在过去3个月内有2.7%的成人至少经历过1次睡惊,有1%的成人至少每周经历1次睡惊(Bjorvatn, Gronli, & Pallesen, 2010)。
表15.7 非快速眼动睡眠唤醒障碍的DSM-5诊断标准
A. 反复发作的从睡眠中不完全觉醒,通常出现在主要睡眠周期的前三分之一,并伴有下列任一项症状:
1. 睡行:反复发作的睡觉时从床上起来和走动。睡行时,个体面无表情、目不转睛,对于他人与其沟通的努力相对无反应,唤醒个体存在巨大的困难。
2. 睡惊:反复发作的从睡眠中突然惊醒,通常始于恐慌的尖叫。每次发作时有强烈的恐惧感和自主神经唤起的体征,如瞳孔散大、心动过速、呼吸急促、出汗。发作时,个体对于他人安慰的努力相对无反应。
B. 没有或很少(例如,只有一个视觉场景)有梦境能被回忆起来。
C. 存在对发作的遗忘。
D. 此发作引起有临床意义的痛苦,或导致社交、职业或其他重要功能方面的损害。
E. 该障碍不能归因于某种物质(例如,滥用的毒品、药物)的生理效应。
F. 共存的精神或躯体障碍不能解释睡行或睡惊的出现。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
与睡惊相似,睡行障碍(sleepwalking disorder)在儿童中也相对常见,有15% ~ 30%的人至少经历过1次(Neylan et al., 2007)。在挪威的这项研究中,约22%的成人报告在人生的某个时候有过睡行经历,但只有1.7%报告在过去3个月内有过睡行经历(Bjorvatn et al., 2010)。睡行发生在非快速眼动睡眠期,所以睡行的人所做的并非是梦境中的行为。睡行者可能会对他人的问题或指令作出反应,但是无法进行对话。在夜里他们可能会在睡着的状态下走进厨房吃东西。他们可能会因为撞上家具或到处折腾而使自己受伤,尤其是如果他们也正经历着睡惊(American Psychiatric Association, 2000)。睡行者很难被叫醒(虽然这样做并不像大众所认为的那样是危险的)。人们通常不记得他们的睡行活动(Neylan et al., 2007)。
意识不清的唤醒是在非快速眼动睡眠期的不完全觉醒,但不涉及睡惊或睡行。这样的片段在成人中相对常见。那项在挪威进行的研究发现,近7%的人报告在过去3个月内出现过意识不清的唤醒,近2%的人每周至少经历了1次(Bjovatn et al., 2010)。
睡行和睡惊具有家族性遗传倾向(Szelenberger, Niemcewicz, & Dabrowska, 2005)。睡惊的双生子研究显示,同卵双生子的共同患病率高于异卵双生子,说明基因对睡惊有影响(Hublin et al., 1997)。压力、前期的睡眠剥夺、极度疲劳以及镇静或催眠药物的使用都与睡惊和睡行有关(Neylan et al., 2007)。
抗抑郁药有时被用来治疗睡惊障碍,但治疗效果并不一致(Neylan et al., 2007)。一种行为治疗方法是,在夜里孩子通常发生睡惊或睡行的时间之前的30分钟,唤醒孩子;当孩子至少一个星期没有出现夜惊后,这种预定时间的唤醒可以逐步停止。一项研究显示,按预定时间唤醒能够迅速减少儿童夜惊的频率;治疗停止1年后,这种睡惊减少的效果仍然存在(Durand & Mindell, 1999)。
快速眼动睡眠行为障碍
睡行、睡惊和意识不清的唤醒都发生在非快速眼动睡眠期,但有些人在快速眼动睡眠期变得活跃,进行一些复杂并且通常是危险或暴力的行为。他们似乎在将梦境表现出来,并与梦中的人们进行对话。多数进行暴力行为的人报告当时正在做栩栩如生的梦,通常涉及被某个人或动物攻击,或保护所爱之人免受伤害(Ohayon et al., 2010)。他们的行为可能真会伤害到自己或同床而眠的人。约4%的成年人报告曾经在睡眠中伤害过自己或他人(Bjorvatn et al., 2010)。当快速眼动睡眠期间的行为频繁出现且具有损害性时,可诊断个体患有快速眼动睡眠行为障碍(rapid eye movement [REM] sleep behavior disorder;表15.8)。
表15.8 快速眼动睡眠行为障碍的DSM-5诊断标准
A. 睡眠中反复发作的与发声和/或复杂的运动行为有关的唤醒。
B. 这些行为在快速眼动睡眠期出现,因此通常出现在睡眠开始超过90分钟以后,且在睡眠时间的后期更频繁,在白天打盹时不常出现。
C. 一旦从这些发作中觉醒,个体会完全清醒、警觉,而不是意识模糊或失去定向。
D. 下列任1项表现:
1. 在多导睡眠图记录中,快速眼动睡眠期无张力缺乏。
2. 病史提示有快速眼动睡眠行为障碍和已明确的突触核蛋白病的诊断(例如,帕金森氏病、多系统萎缩)。
E. 此行为引起有临床意义的痛苦,或导致社交、职业或其他重要功能方面的损害(可能包括伤害自己或同睡一床的人)。
F. 该障碍不能归因于某种物质(例如,滥用的毒品、药物)的生理效应或其他躯体状况。
G. 共存的精神和躯体障碍不能解释此发作。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
相当比例的有快速眼动睡眠行为障碍的人患上了神经退行性疾病,如帕金森氏病(Iranzo et al., 2006; Postuma, Gagnon, & Vendette, 2009)。例如,一项研究发现,有快速眼动睡眠行为障碍的人在10年间得帕金森氏病或相关的神经退行性疾病的风险是65%(Schenck & Mahowald, 2003)。有快速眼动睡眠行为障碍的个体显示出脑部多巴胺系统功能的异常,与有帕金森氏病的人所显示出的类似(见第8章),即使他们还未出现任何神经系统症状(Boeve, 2010; Iranzo et al., 2010)。此外,快速眼动睡眠行为障碍中特征性的暴力行为与其他睡眠–觉醒障碍并存,包括睡行、睡惊,意识不清的唤醒和阻塞性呼吸睡眠暂停(Ohayon, Guilleminault, & Chokroverty, 2010),说明这些障碍具有某些共同的致病因素。
最常用于治疗快速眼动睡眠行为障碍的药物是氯硝安定,一种非典型性抗精神病药物(Boeve et al., 2007)。单独使用褪黑素或将其与氯硝安定合用也对治疗该障碍有一些效果。相反,某些影响去甲肾上腺素和5–羟色胺水平的抗抑郁药,如文拉法辛和米氮平,已被证明会使快速眼动睡眠行为障碍恶化,而过度摄入咖啡因和巧克力也有同样作用(Boeve et al., 2007)。
梦魇障碍
超过三分之二的成年人有过梦魇或者恐怖的梦(Bjovatn et al., 2010)。人们通常会从梦魇中惊醒,冒汗且心跳加速。他们可能对这些通常涉及人身危险的梦境有着清晰的记忆。梦魇在近期经历过创伤性事件的人中较为常见(Krakow et al., 2007)。梦魇在儿童中比在成人中更为普遍,有10%~50%的儿童出现梦魇的次数多到令其父母焦虑不安(Neylan et al., 2007)。要作出梦魇障碍(nightmare disorder)的诊断,梦魇必须足够频繁以至于引起显着的痛苦或功能损害(表15.9)。在挪威进行的流行病学研究发现,有2.8%的成年人至少每周出现1次梦魇(Bjorvatn et al., 2010)。针对梦魇障碍的认知行为干预包括使个体对梦魇去敏感化。由个体记录下梦魇的详细内容,并在做放松练习的同时反复阅读(Burgess, Gill, & Marks, 1998)。一些小型的对照实验显示,此类干预可减少梦魇频率,以及与之相伴的焦虑、抑郁和失眠。这些收益在4年后的随访中依然存在(Grandi et al., 2006)。
表15.9 梦魇障碍的DSM-5诊断标准
A. 反复出现延长的、极端烦躁和能够详细记忆的梦,通常涉及努力避免对生存、安全和躯体完整性的威胁,且一般发生在主要睡眠期的后半程。
B. 从烦躁的睡梦中觉醒,个体能够很快恢复定向和警觉。
C. 该睡眠障碍引起有临床意义的痛苦,或导致社交、职业或其他重要功能方面的损害。
D. 梦魇症状不能归因于某种物质(例如,滥用的毒品、药物)的生理效应。
E. 共存的精神和躯体障碍不能充分解释烦躁梦境的主诉。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
不安腿综合征
想象一下你躺在床上,你腿上爬行、蠕动、刺痛和痒的感觉明显到让你无法入睡。你感到仿佛必须挪动你的腿。你站起来,来回走动了一下,并抖了抖腿,然后这种感觉消失了。然而,当你回到床上,如果你没有很快睡着,那种爬行、蠕动的感觉又回来了,因而你必须再次挪动。这就是不安腿综合征(restless legs syndrome,RLS)。
很多人都偶尔体验过不安腿综合征,通常或仅仅是在夜里。为了作出不安腿综合征的诊断,DSM-5规定,症状必须足够频繁和严重,会显着干扰睡眠并引起疲劳、精神健康问题和功能困难(表15.10)。人群中约有2%~3%的人有达到这种程度的RLS(Cho et al., 2009; Hening et al., 2004; Winkelmann et al., 2005)。有该综合征的人出现抑郁症和焦虑障碍的比率显着高于一般人(Cho et al., 2009; Winkelmann et al., 2005)。
表15.10 不安腿综合征的DSM-5诊断标准
A. 移动双腿的冲动,通常伴有腿部不舒服和不愉快的感觉或是对此做出的反应,表现为下列所有特征:
1. 移动双腿的冲动,在休息或不活动时开始或加重。
2. 移动双腿的冲动,通过运动可部分或完全缓解。
3. 移动双腿的冲动,在傍晚或夜间比白天更严重,或只在傍晚或夜间出现。
B. 诊断标准A所列症状每周至少出现3次,持续至少3个月。
C. 诊断标准A所列症状引起显着痛苦,或导致社交、职业、教育、学业、行为或其他重要功能方面的损害。
D. 诊断标准A所列症状不能归因于其他精神障碍或躯体疾病(例如,关节炎、下肢水肿、外周缺血、下肢痉挛),也不能用行为状况来更好地解释(例如,体位性不适、习惯性顿足)。
E. 此症状不能归因于滥用的毒品或药物的生理效应(例如,静坐不能)。
资料来源:Reprinted with permission from the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition.
Copyright © 2013 American Psychiatric Association.
RLS与特殊的基因位点有关(Winkelmann et al., 2007)。它也与多巴胺系统的异常有关,利用改变多巴胺水平的药物能够对其进行有效的治疗(Zintzaras et al., 2010)。该障碍还与缺铁有关,扭转缺铁的状况可减轻症状(Trotti & Rye, 2011)。







本书评论